AUTOR

Dott. Salvatore Russo
• Profesor y tutor clínico de la asignatura terapia láser del Máster del la Universidad la Sapienza de Roma.
• Profesor de la diplomatura Higiene oral del Sagrado corazón, «Agostino Gemelli» de la Universidad de Roma.
• Anteriormente Profesor y tutor clínico de la diplomatura de higiene oral en la Universidad Tor Vergata de Roma.
• Anteriormente consultor del departamento de diagnóstico de higiene y prevención oral para pacientes vulnerables, Policlínico de Tor Vergata – Roma.
• Voluntariado como higienista dental con pacientes discapacitados en el C.E.M (CENTRO DE EDUCACIÓN MOTORIA) de la Cruz roja Italiana.
• Co-autor del texto «El uso del láser a diodo en los protocolos de prevención odontológica”.
• Máster en tecnologías avanzadas de las ciencias de la higiene oral.
• Diplomatura magistral en ciencias de las profesiones sanitarias.
• Diplomatura trienal en higiene dental- terapia dental láser e instructor. – Autor de artículos y publicaciones sobre el uso del láser a diodo en los protocolos de prevención odontológica.
• Autor de artículos y publicaciones sobre el uso de láser a diodos.
• Relator en cursos y congresos nacionales e internacionales
• Cotitular de la clínica dental Rusaldent – Roma.
• Ejercicio de la libre profesión en Roma.
TRATAMIENTO DE LA HIPERSENSIBILIDAD DENTINARIA CON EL USO DEL LÁSER DE DIODO
La hipersensibilidad dentinaria es una manifestación caracterizada por un breve y agudo dolor debido a una respuesta exagerada, por parte del complejo pulpo-dentinario, provocado por un estímulo no carioso. El dolor provocado a la dentina corono-radicular expuesta, puede derivar de estímulos del tipo térmicos, de evaporación, táctiles, o químicos (Holland et al).
La hipersensibilidad dentinaria es un dolor agudo y punzante, breve y al mismo tiempo violento que puede afectar a uno o más elementos dentarios.
Se manifiesta en presencia de estímulos químicos, de naturaleza física como pueden ser el frío y el calor, de estímulos osmóticos, por el efecto de un estímulo hiper osmótico respecto a la ósmosis del fluido pulpar, sobre la dentina expuesta provocando así una sintomatología dolorosa de hipersensibilidad dentinaria, también por estímulos de evaporación, por la aplicación de un soplo de aire sobre la dentina expuesta que produce un dolor de hipersensibilidad y es en concreto este gesto el método más utilizado desde el punto de vista clínico para el diagnóstico de la hipersensibilidad dentinaria.
Se manifiesta sobretodo en la parte del diente donde existe una zona de desmineralización o lesión del esmalte, o donde existe una recesión gingival con exposición radicular. Es una sintomatología bastante común y afecta a uno de cada cuatro adultos.
La teoría hidrodinámica de Brännstrom es la más acreditada respecto a la etiopatogénesis de la hipersensibilidad dentinaria. El estímulo causante (por ej: frío), puede provocar un repentino movimiento del fluido pulpar en el interior del sistema de los túbulos dentinarios. La dirección de dicho flujo puede ser en sentido centrífugo (desde la pulpa hacia el exterior) o centrípeto (desde la cavidad oral hacia la pulpa). El desplazamiento del fluido pulpar provoca una particular modificación por parte de los receptores (mecanoreceptores) que se acompaña de un alargamiento del odontoblasto en el interior del túbulo dentinario. Dichos receptores serían capaces de traducir la señal «de deformación» en impulso nervioso doloroso, el cual se transmite al plexo nervioso pulpar (plexo de Raschow) a través de las fibras mielínicas y con gran velocidad, dicha conducción se conoce como A-delta “A d”.
La estimulación de las fibras “A d” parece tener relación con la sintomatología dolorosa aguda de origen odontógeno entre las cuales se encuentra la hipersensibilidad dentinaria.
La hipersensibilidad se produce por la apertura de los túbulos dentinarios (diminutos y numerosos túneles que comunican el exterior con el Interior del diente), permitiendo el paso de estímulos que van a irritar la pulpa dentaria.
Los factores de riesgos para la hipersensibilidad pueden ser: técnica incorrecta de cepillado/ uso del hilo dental; deficiente higiene oral tanto a nivel domiciliario como profesional con la consecuente inflamación gingival y/o periodontal que conlleva a recesión gingival y exposición del cemento radicular, la cual se caracteriza por la ausencia de esmalte y por lo tanto ausencia de protección a los eventuales estímulos; uso de pastas de dientes altamente abrasivas; traumas crónicos debidos a malos hábitos , pequeñas fracturas dentarias; defectos en el desarrollo del esmalte y dentina; obturaciones dañadas, limados protésicos, enfermedad periodontal / cirugía periodontal; recesión gingival, parafunciones, dieta ácida, ácidos gástricos (ácido clorhídrico en pacientes que sufren de reflujo o de bulimia), xerostomía, y tras un blanqueamiento dental.
CASO CLÍNICO
En el 2014 acude a mi consulta el señor L. E (varón, 61 años, sin enfermedades sistémicas, no fumador, estado de higiene oral aceptable), para realizarse una tartrectomía.
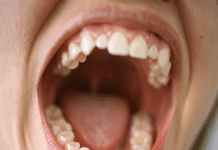
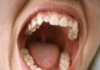
El paciente declaraba sufrir una elevada sensibilidad al frío, confirmada por mi parte con la ayuda de la jeringa de aire del sillón dental, a nivel de los elementos 34 y 35 (fig. 1).
Sufría dicha sensibilidad desde hace años y se había convertido en un problema invalidante hasta el punto que «el simple hecho de beber un refresco en verano» se había convertido en algo imposible. Refería que desde hacía meses, debido a la insoportable sintomatología, lenta pero en continuo empeoramiento, había recorrido diversas cadenas dentales en busca de una solución no invasiva para su problema.
Me contó que las soluciones que le habían dado hasta el momento eran el uso de pasta de dientes para la sensibilidad dental, enjuagues o sprays desensibilizantes, y como no funcionaron, le propusieron además soluciones que iban desde opciones más conservadoras como las obturaciones de clase V, hasta incluso la desvitalización y posteriormente el encapsulado de dichos elementos.
Llegado a ese punto el paciente, desorientado y desconfiado porque era consciente de que modificarían la estructura de dichas piezas, a pesar de padecer solamente un problema de sintomatología y no de patología, quería buscar otras propuestas antes de tomar una decisión.
Le hice visitar por parte del odontólogo de la clínica, al cual le expliqué previamente la situación del paciente, y mi propuesta de tratar los elementos con un tratamiento láser.
La acción fototérmica del rayo láser, combinada con un gel a base de fluoruro ayuda al endurecimiento (vitrificación) de los túbulos dentinarios, que junto con el nitrato potásico (cuyo efecto sería la despolarización del nervio), provoca en la superficie radicular expuesta el cierre instantáneo de los túbulos a través de la fusión de sus componentes protéicos, llegando a originar el cierre en concreto de los túbulos.
Como consecuencia, los estímulos sensoriales no son capaces de atravesar la dentina y alcanzar la pulpa, produciéndose así un efecto desensibilizante inmediato, eficaz y duradero.
El paciente, tras haber sido informado de la ausencia de contraindicaciones y del bajo coste del tratamiento, como no tenía nada que perder aceptó sin dudarlo.
Para el tratamiento utilicé un láser de diodo de longitud de onda de 980 nanómetros, en modalidad continua y con potencia creciente, visto la intensa sensibilidad que manifestaba el paciente, hice dos fases cada una de las cuales consistía en cinco pasadas que iban desde 0,2 a 0,7 watts de 20 segundos de duración cada una. Por el mismo motivo, la primera pasada la hice con la fibra óptica, no en contacto directo con la zona dañada, en cambio el segundo paso sí, con lo cual me aseguraba la obliteración de los orificios de los túbulos dentinarios expuestos
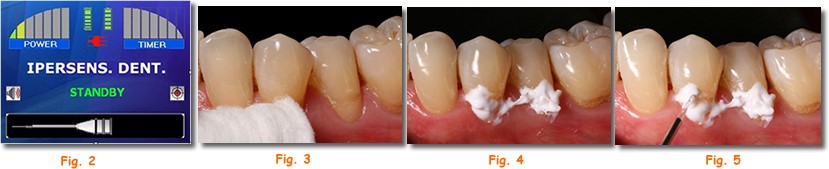
El protocolo utilizado:
• consentimiento informado,
• programación del protocolo láser (fig. 2),
• secado con bolitas de algodón de la zona a tratar debido a la elevada sensibilidad (fig.3),
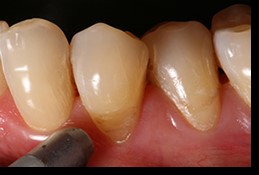
• aplicación del gel (fig.4),
• tratamiento usando la fibra de forma perpendicular y no directamente,
• repetición del tratamiento con la fibra en contacto directo con las zonas a tratar ( fig 5).
Al finalizar, le expliqué al paciente una correcta técnica de cepillado. Fijamos una cita tras una semana del tratamiento para analizar el resultado obtenido.
Durante el control, el paciente notablemente emocionado, me comentó que su problema había desaparecido totalmente.
Desde entonces el paciente se ha convertido en un paciente fidelizado, el cual ha sido incorporado en un protocolo individual personalizado de mantenimiento y prevención.
Actualmente, a pesar de haber pasado más de dos años del tratamiento, no se ha vuelto a manifestar sensibilidad en dichas piezas dentales, además de terminar con el dolor del paciente he sido capaz de salvaguardar la integridad de dichos elementos los cuales eran destinados a ser protesizados, por lo tanto la evolución del caso podemos decir que es más que satisfactoria.